放射線科
キーワード検索
診療科を探す
医師名で探す

放射線科


日本は、人口当たりのCT保有率は世界1位であり、より身近にCT検査を施行できる環境にあるため、CT施行回数や被曝線量は必然的に高くなります。一方、被曝に対する対策は遅れを取っており、近年ようやくガイドラインが整備されてきました。放射線治療の分野においても、正常組織を保護し、必要な部位のみに治療効果を得られるような方法が常に検討されています。
医療の進歩は医療機器の進歩に依存することが大きく、我々は常に医療技術に追従していかなくてはなりませんが、それを操作するのは人間であり、機械と正しく、仲良く付き合っていくことが必要です。我々放射線科医は、画像という媒体を通じて、人体を総合的に診療する総合医です。近年は放射線以外も包括して画像診断科・治療科と呼ばれることもあります。画像診断は益々増加していきます。また放射線を用いた治療法も増加の一途です。画像診断と無関係な診療科はないといっても過言ではありません。我々は常に他科やコメディカルと協力し、迅速に連携をとり、安全、適正に診療を行っています。
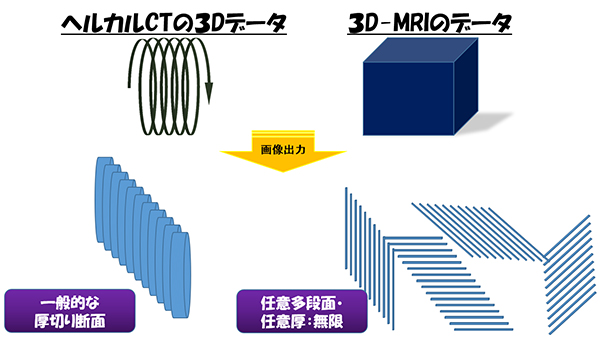
ヘリカルCTや3D 撮像によるMRIは、3次元でデータを取得するため、3D画像と呼ばれます。より細かく情報を取得するため、検査後に、任意のスライス数や断面を作成できます。立体画像のみを表しているものではありません。情報量や画像数は膨大となるため、コンピュータの性能、データ処理能力、表示能力の向上が必要です。よってすべての画像をフィルムで表示することは不可能です(フィルムは抜粋した情報を表示しているにすぎません)。しかし、膨大なデータすべてを表示、保存することは困難で、サーバーがパンクしたり、処理能力が低下したりします。いかに重要な情報を、わかりやすく提供するか、また自由にデータを利用できるかが、放射線科の腕の見せ所となります。
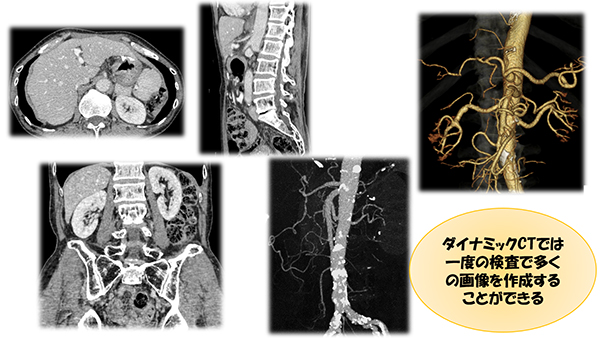
造影CT検査の場合、1回の息止め撮影で最低限必要な情報は得られますが、時相ごとに性状を見るダイナミック検査では、同じ料金で、血管構築なども自在に作成可能で、被曝を考慮しながら、最大限の情報を一度に得ることができます。当院では、依頼目的に応じて、最良の方法と画像提供を柔軟に施行することができます。特に腹腔鏡手術には臓器と血管や尿管などの位置関係を事前に把握しておくことで、より安全、スムーズに手術を施行するためには欠かせない検査です。
病変の微細構造や進展範囲の評価、細い血管の確認などにはミリ単位の評価が必要です。CT/MRIともに、3D撮像により1ミリ以下の撮像と再構成が可能です。従来の5ミリスライスの輪切り画像では微細な診断が求められる場合においては十分とは言えません。より精度が高く、目的に応じた検査法、評価が実施できているか、差別化される必要があります。
放射線の影響が過度となった場合に何らかの障害がおこる可能性があります。線量に比例して障害が起こる場合は確定的影響と呼ばれ、やけどのような発赤や脱毛、白血球減少、白内障、皮膚がんなどが知られています。これに対し、悪影響が生じるかもしれないこと:確率的影響には発がんがあります。ただし、いずれにおいても検査の線量ではほとんど問題のない程度であり、過度に心配する必要はありません。むしろ頻回な航空機搭乗のほうが宇宙からの放射線の影響を強く受けている可能性があります。
医療被曝には線量限度は規定されていません。それは利益のほうが悪影響を上回るためです。ただ、やみくもに使用することは問題があります。そこで、線量限度に診断参考レベル(DRLs)が規定されており、線量の表示も義務付けされるようになりました。線量を軽減させるには、まずは、無駄な検査を減らすこと、必要な部位のみを撮像すること、1回で検査を完了すること、体格に応じた撮像を行うこと、新しい装置を使用すること、被曝軽減ソフトを使用することなどです。
放射線従事者に対しては、医療法や労働安全衛生法、放射線障害防止で規制が制定されています。確定的影響には線量限度が決められています。極力無駄な被曝を受けないために、防護衣装着、線源から離れる、などの注意点を常に意識しておかなくてはなりません。教育訓練は知識の確認のため毎年実施することが定められおり、当院で新しい話題を交えて実施しています。
低侵襲な画像診断の必要性は今後もさらに増加し、より詳細、美しい画像提供が、低被曝で可能となると思われます。今まで健康診断の定番であった胃バリウム検査は胃内視鏡検査に、マンモグラフィの代わりに痛みのない超音波検査に変わりつつあります。尿路造影検査(DIP)は激減しCTにとって代わり、冠動脈血管造影検査は造影CT検査でほとんど代用できるようになってきました。CTは検出器の多列化や複数の管球化が日々進化しています。MRI検査が普及するようになってまだ30年余りです。PET・CT検査が保険適応になって10年余りです。近年の急速な発展と進歩は我々の探求の成果とコンピュータの進歩に他なりません。
さらに注目を集めているのが、人工知能(AI)です。すでに自動診断機能(CAD)は存在していますが、検診分野以外ではさほど普及していません。AIの扱うデータ量は圧倒的に違います。莫大なデータによる自動診断は忙しい診断医には魅力的です。人手不足、診断ミスを防ぐためにもうまく利用していきたいものと期待しています。ただ、最終的に判断を下すのは人間です。AIはX線検査で異常と判断したものを、別の検査と比べて判断できるでしょうか。機械は原則〇か×で判断します。その中間、△や?といった曖昧さを判断できるのが人間味なのかもしれません。放射線診断医はAIに仕事を奪われることはないと考えています。多忙な日常にAIを利用し、他の診療科の先生方とコミュニケーションをとり、コメディカルと協力して、常に時代に対応しておくことが放射線科の明るい未来と期待しています。
| 検査 | 件数 |
|---|---|
| X線撮影(一般) | 26,156 |
| 透視撮影 | 1,015 |
| CT撮影 | 15,250 |
| MRI撮影 | 5,340 |
| 骨塩定量 | 923 |